Классификация, симптомы и методы лечения неатрофического гастрита
Содержание
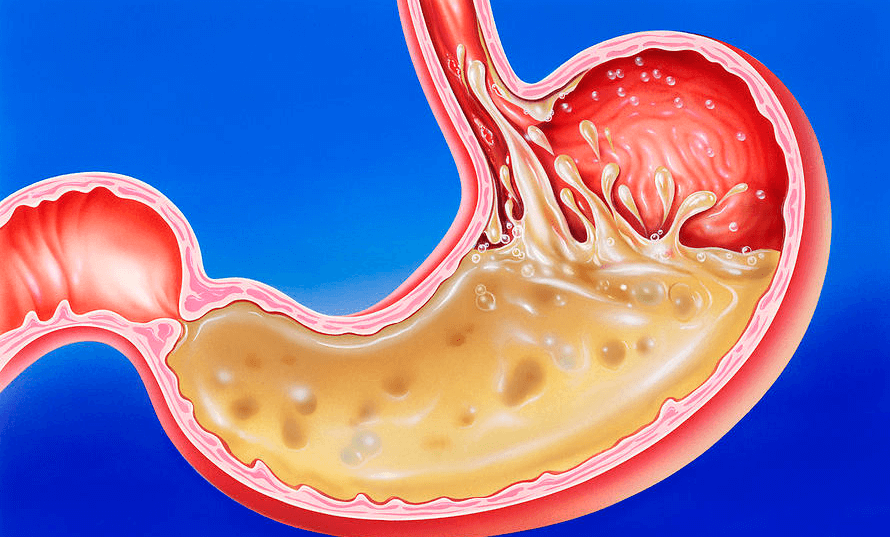
Неатрофический гастрит представлен в виде разновидности патологии, связанной с воспалением слизистой оболочки желудка, при этом не наблюдаются нарушения в работе желудочных желез. Проблемная симптоматика связана только с поверхностным слоем слизистой, признаки атрофии отсутствуют, как и иммунные нарушения. В большинстве случаев при такой болезни уровень соляной кислоты повышается, но есть и исключения. Рассмотрим симптомы и лечение неатрофического гастрита. Какие нюансы необходимо учитывать при выборе медикаментозной терапии и что является залогом успешного лечения?
Классификация
Рассматриваемое заболевание принято классифицировать в гастроэнтерологии на несколько видов:
- Хронический неатрофический гастрит вызывает хеликобактерный вирус и бактериальные воспаления. Характер повреждения слизистой оболочки дисгенераторный, что свидетельствует о патологическом процессе, который нарушает восстановление слизистой за счет клеточной регенерации эпителия.
- Очаговый неатрофический гастрит диагностируется при поражении именно цилиндрического эпителия. Воспалению подвержена не вся слизистая оболочка, и только отдельные участки.
- Антральный неатрофический гастрит локализируется в антральном, нижнем отделе желудка, что и свидетельствует о названии патологического процесса.
Патогенез заболевания
Helicobacter pylori способна активно поражать организм при уровне кислотности в пределах 3-6 pH, поэтому часто она провоцирует патологию именно в антральном отделе. Если уровень кислотности снижается, бактерия не погибает, а просто мигрирует в тело органа и в зону его дна. Если кислотность повышается, локализация патологического процесса смещается к двенадцатиперстной кишке.
В результате происходят следующие негативные процессы в организме:
- Восстановление организма на клеточном уровне дает сбой;
- Париетальные клетки резко начинают вырабатывать намного больше соляной кислоты и пепсина;
- Клетки, которые отвечают за вторичное поражение эпителиоцитов, активизируются за счет инициации воспалительной цепочки;
- Эпителиоциты повреждаются контактно.
Причины патологии
Основная группа риска представлена людьми в возрасте старше сорока лет. А причины возникновения неатрофического гастрита можно разделить на две группы – внешние и внутренние факторы.
Среди внешних факторов:
- Частые переедания;
- Острая и жирная пища в основе рациона;
- Несбалансированный рацион и нерегулярное питание;
- Частый контакт с химикатами;
- Регулярное курение и употребление спиртных напитков;
- Постоянные и продолжительные стрессы;
- Самостоятельный выбор лекарственных препаратов, бесконтрольный прием сильных медикаментов.
 Поражение организма хеликобактерным вирусом также относится к категории внешних факторов. Активность бактерии провоцирует изменение слизистой оболочки желудка на химическом уровне, что приводит к разрушению защитного слоя. В итоге оголенная стенка желудка разъедается под воздействием ферментов и соляной кислоты. Цепь патологических процессов задевает также клетки эпителия желудка, которые отмирают из-за продуктов жизнедеятельности бактерии и нормально не регенерируют.
Поражение организма хеликобактерным вирусом также относится к категории внешних факторов. Активность бактерии провоцирует изменение слизистой оболочки желудка на химическом уровне, что приводит к разрушению защитного слоя. В итоге оголенная стенка желудка разъедается под воздействием ферментов и соляной кислоты. Цепь патологических процессов задевает также клетки эпителия желудка, которые отмирают из-за продуктов жизнедеятельности бактерии и нормально не регенерируют.
Внутренние факторы представлены авитаминозом, проблемами в работе эндокринной системы, инфекционными болезнями в хронической стадии, а также генетической предрасположенностью.
Симптоматика
Клинические признаки поражения антрального отдела сразу обнаружить не удается, поэтому пациент может просто не замечать заболевание на начальной стадии. Причиной диагностики патологии может послужить совершенно случайное обследование, назначенное при лечении другой болезни.
Среди ключевых симптомов неатрофического гастрита:
- Тяжесть в желудке и постоянное чувство дискомфорта;
- Приступы диареи, которые чередуются с запорами;
- Неприятный запах и привкус в ротовой полости;
- Снижение или полная потеря аппетита;
- Тошнота, которая может обостряться приступами рвоты;
- Быстрое насыщение при употреблении мизерных порций;
- Малоинтенсивная ноющая боль или острые болезненные схватки после приема пищи или натощак.
Диагностика
С целью диагностики рассматриваемой патологии следует подвергнуть организм комплексному обследованию, которое состоит из инструментальных исследований и изучения лабораторных анализов. Первостепенно врач определяет характер и образ жизни пациента для выявления причин патологии. Далее проводится осмотр, в ходе которого определяется тяжесть проявления негативной симптоматики.
Лабораторные исследования предполагают изучение каловых масс, урины и анализа крови, благодаря чему обнаруживаются внутренние причины заражения. Дыхательный тест позволит обнаружить деятельность хеликобактерного вируса в организме. Обязательно необходимо исследовать кислотность желудочного сока.
К инструментальным диагностическим исследованиям при рассматриваемой патологии следует отнести:
- УЗИ органов брюшины;
- Рентген с двойным контрастированием;
- ФЭГДС для изучения поверхности слизистой оболочки органов желудочно-кишечного тракта предполагает проведение биопсии (гистологическое исследование части слизистой после забора биологического материала).
Лечение
Формировать стратегию лечения должен гастроэнтеролог илитерапевт после проведения необходимых диагностических процедур.
Лечебная диета
Рассматриваемая форма гастрита в большинстве случаев не сопровождается осложненным лечением, поскольку вся негативная симптоматика относится к начальной стадии. Именно строгая лечебная диета является основой скорого выздоровления, в некоторых случаях даже в медикаментозной терапии нет необходимости. Если же диеты не придерживаться, даже сильные медикаменты не улучшат ситуацию. Выбор типа диеты зависит от кислотности желудочного сока.
Диета №2 актуальна при пониженной кислотности и предполагает следующий рацион:
- Молочные продукты разрешены в небольшом количестве при отсутствии непереносимости лактозы: нежирный творог, сливки, неострый тертый сыр, кефир, сметана с низким уровнем кислотности, простокваша или сливочное масло в небольших порциях.
- Диетическое мясо может быть представлено отварной курицей, паровыми или тушеными котлетами, вымоченной сельдью, черной икрой, нежирной рыбой в отварном виде.
- Супы на крупах и овощах с грибами, мясом или рыбой должны быть перетертыми.
- Овощи должны быть отварными или свежими, допускаются свежевыжатые соки и фрукты.
- Хлеб в рационе должен быть только серым или черствым белым, предпочтительны ржаные сухари.
- Каши должны быть перетертыми или хорошо разваренными. Среди круп стоит отдать предпочтение грече, манной крупе и рису.
- Разрешены омлеты и вареные яйца.
- Обязательным дополнением к рациону должны быть витаминные комплексы: C, PP, B2 и B1.
- Прием пищи 5-6 раз в день. Еда должна быть пюреобразной, а порции небольшими.
Если неатрофический гастрит сопровождается повышенной кислотностью, стоит придерживаться диеты №1:
- Каши должны быть перетертыми и сваренными на сливочном масле или молоке.
- Овощи необходимо измельчать и готовить на пару в виде парового пудинга или пюре.
- Основу рациона должны составлять молочные, овощные, слизистые супы на основе круп. Исключить стоит капустные блюда.
- Яйца можно отваривать или готовить в виде омета на пару.
- Молочная продукция разрешена, но она должна быть нежирной.
- Среди масел стоит отдать предпочтение оливковому, подсолнечному и сливочному.
- Работа и мясо должны быть отварными, допускается готовить их в виде паровых котлет. Из рыбы стоит отдать предпочтение нежирным сортам, например, окуню, треске, щуке.
- Разрешены кисели, компоты, отвар шиповника, свежие овощные и фруктовые соки, сладкие ягоды и фрукты.
- Можно включать в рацион белые ржаные сухари или черствый белый хлеб.
- Обязательной составляющей рациона должны быть витаминные комплексы А, В и С.
- Прием пищи 5-6 раз в день, температура должна быть умеренной.
Обе диеты предполагают запрет на следующие виды продуктов:
- Фрукты и овощи в сыром виде с большим содержанием клетчатки;
- Спиртные и газированные напитки;
- Консерванты, химия, фаст-фуд, полуфабрикаты;
- Томаты и цитрусовые;
- Консервированные продукты и маринады;
- Копчености, жирная и острая пища.
Медикаментозная терапия
Если диета оказалась нерезультативной или неатрофический гастрит изначально был в запущенной форме, актуальным становится назначение медикаментов. При выборе конкретных препаратов врач основывается на основной симптоматике, причинах патологии и других сопутствующих проблемах в организме пациента:
- В том случае, если развитие гастрита спровоцировала бактерия хеликобактер пилори, терапия в первую очередь направлена на ее уничтожение. Пациенту назначают тройную терапию, основанную на приеме висмута дицитрата в сочетании с метронидазолом и амоксициллином. Некоторым больным специалист может назначить квадротерапию, которая включает в себя прием омепразола, амоксициллина, висмута дицитрата и метронидазола.
- Если у пациента была выявлена повышенная секреторная функция желудка, обычно назначается прием препаратов, способных снизить уровень кислотности: фосфалюгеля, маалокса, альмагеля, гелусил-лака и пр. Помимо этого в комплекс терапии часто включают прием фамотидина, ранитидина, омепразола, лансопразола, рабепразола. С целью обеспечить защиту слизистой оболочке желудка больному назначается прием висмута дицитрата и сукральфата.
- Немного о лечении атрофическго гастрита хронической формы. Лекарственное лечение этого вида заболевания применяется лишь при его обострении. Пациенту в этом случае назначают заместительную терапию секреторной недостаточности желудка, которая основана на желудочном соке, ацидин-пепсине, пепсидиле, кислоте хлористоводородной с пепсином. Стоит добавить, что в случае, если у больного наблюдается эрозия слизистой оболочки желудка, прием данных препаратов противопоказан. Больным со сниженными функциями поджелудочной железы назначается прием панкреатина, холензима, панзинорма форте, панкреатина в сочетании с гемицеллюлазой и компонентами желчи.
- Терапия В12-дефицитной анемии основана на применении лекарств растительного происхождения, имеющих противовоспалительные свойства. Обычно это настои, приготовленные на ромашке, зверобое, листьях подорожника, валериане, мяте и других лекарственных травах.
- Усилить процессы заживления и улучшить питание тканей удается с помощью никотиновой кислоты, солкосерила (внутримышечное введение), инозина, пиридоксина, фолиевой кислоты, тиамина. В случае с рефлюкс-гастритом пациенту назначают терапию, направленную на то, чтобы нормализовать моторику желудка и связать желчные кислоты. С целью предотвратить заброс желчи в желудок больному назначается прием метоклопрамида и домперидона. Нейтрализовать желчные кислоты, которые негативно сказываются на слизистой оболочке, удается с помощью урсодеоксихолевой и хенодеоксихолевой кислот. если на фоне гастрита у больного отмечается повышенная раздражительность, необходимо назначение седативных средств.
В некоторых случаях врач может назначить физиотерапевтические процедуры:
- Лекарственный электрофорез;
- Магнитнолазерную терапию.
Народные средства
Дополнительно к основному лечению можно использовать средства фитотерапии.
При этой форме гастрита будут полезны:
- Травяные чаи из ромашки, мяты, зверобоя, календулы;
- Медовый раствор (мед разводят в теплой воде);
- Облепиховое или оливковое масло, принимаемое по ложке натощак.

Итак, неатрофический гастрит – это начальная форма хронического воспалительного процесса в слизистом слое желудка.
Меры профилактики
Для предотвращения развития неатрофического гастрита стоит придерживаться принципов правильного питания и отказаться от вредных привычек. При наличии заболеваний, которые могут косвенно спровоцировать гастрит, необходимо начать лечение на начальной стадии.
Течение неатрофического гастрита медленное и часто не сопровождается никакими симптомами, поэтому стоит посещать гастроэнтеролога и проходить профилактическое обследование два раза в год.